Hangi belirtiler bu tabloyu düşündürür?
- Gece artan, istirahatte de devam eden ayak ağrısı
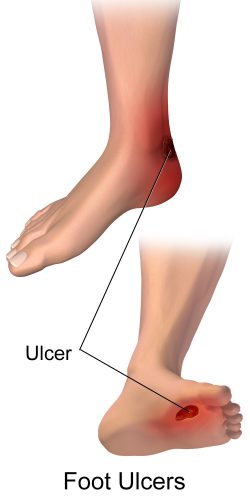
- Parmak/ayak bölgesinde geç iyileşen yara veya ülser
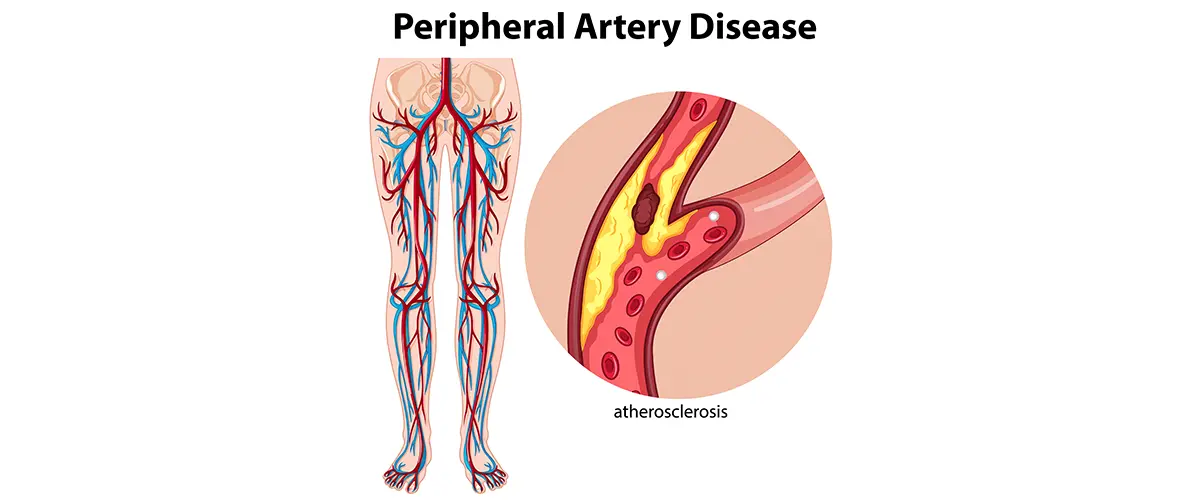
- Ayakta soğukluk, solukluk, morarma
- Nabızlarda belirgin zayıflama
- İleri evrede doku siyahlaşması (gangren)
Neden hızlı hareket etmek gerekir?
Gecikme, enfeksiyon ve doku kaybı riskini artırır. Erken dönemde doğru revaskülarizasyon ile uzuv korunabilir. Bu nedenle kritik iskemide “önce ağrı kesici verelim, bekleyelim” yaklaşımı yeterli değildir; dolaşımı düzelten bir plan şarttır.
Tanı süreci nasıl ilerler?
Muayene sonrası doppler ultrason, ABI/toe basıncı, gerekirse TcPO2 gibi testlerle perfüzyon düzeyi değerlendirilir. Damar haritası için BT anjiyografi, MR anjiyografi veya kateter anjiyografi yapılır. Aynı dönemde yara derinliği, enfeksiyon varlığı ve kemik tutulumu da incelenir.
Tedavinin omurgası: revaskülarizasyon + yara bakımı
Başarılı tedavi iki ayağa dayanır. Birincisi, damarı açarak dokuya yeniden kan götürmek; ikincisi, yara yatağını doğru şekilde yönetmektir.
- Revaskülarizasyon: balon/stent veya uygun hastada bypass
- Yara yönetimi: debridman, enfeksiyon kontrolü, uygun pansuman
- Metabolik kontrol: diyabet düzenlenmesi, beslenme desteği
- Uzuv koruma takibi: düzenli yara ölçümü ve dolaşım değerlendirmesi
Diyabetik ayak ve venöz ülser ile ilişkisi
Klinik pratikte birçok hastada yara tek nedene bağlı değildir. Diyabetik nöropati, basınç noktaları, enfeksiyon ve arteriyel yetersizlik birlikte olabilir. Bazı hastalarda ise venöz yetmezlik eşlik eder. Bu nedenle sadece pansuman yapmak çoğu zaman yetmez; dolaşımı düzelten tedavi ile birlikte plan gerekir.
Eğer yaranın venöz bileşeni baskınsa venöz ülser yaklaşımı, eşlik eden toplardamar sorunu için kronik venöz yetmezlik değerlendirmesi de tedavi başarısını artırır.
Uzuv kaybını azaltmak için hastanın rolü
- Günlük ayak kontrolü yapın, küçük yarayı bile önemseyin
- Sigarayı bırakın, çünkü damar açıklığını doğrudan etkiler
- Kan şekeri hedeflerini düzenli takip edin
- Kontrol randevularını ve pansuman planını aksatmayın
Kritik ekstremite iskemisi yönetimi, damar cerrahisi, girişimsel radyoloji, enfeksiyon, endokrinoloji ve yara bakım ekiplerinin birlikte çalışmasını gerektirir. Erken başvuru ve disiplinli takip, ampütasyon riskini anlamlı şekilde düşürebilir.
Konunun temel zeminini anlamak için bacak damar tıkanıklığı rehberimizi de inceleyebilirsiniz. Güncel bilimsel yaklaşım için Global Vascular Guidelines (CLTI) ve hasta odaklı özet için CDC Diyabetik Ayak Bilgilendirmesi yararlıdır.