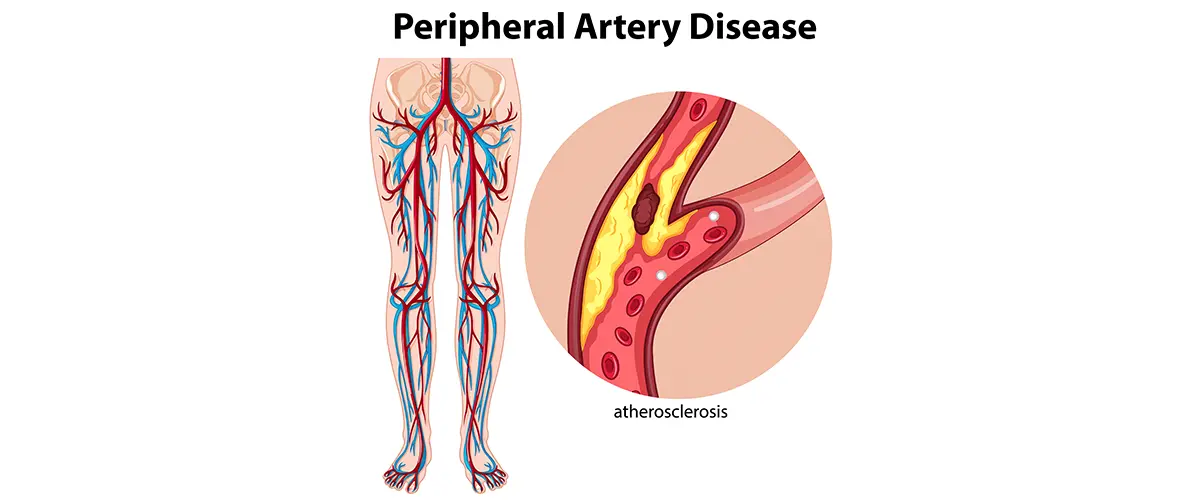
Hangi ilaç grupları kullanılır?
1) Antiplatelet ilaçlar (pıhtı önleyici)
Aspirin veya klopidogrel gibi ilaçlar, damar içinde pıhtılaşmayı başlatan trombositlerin yapışmasını azaltır. Böylece damar içinde yeni tıkanma riski düşer. Özellikle periferik arter hastalığında ve stent sonrası dönemde hekim önerisine göre tekli veya belirli süre ikili antiplatelet tedavi planlanabilir.
2) Statinler (kolesterol düzenleyici, plak stabilizatörü)
Statinler yalnızca LDL kolesterolü düşürmez; damar duvarındaki plakların daha stabil hale gelmesine de yardımcı olur. Bu, plağın çatlayıp akut pıhtı yapma riskini azaltır. Bu nedenle “kolesterolüm çok yüksek değil” diyen bazı hastalarda bile damar hastalığı varsa statin tedavisi önerilebilir.
3) Tansiyon ilaçları
Hipertansiyon, damar duvarına sürekli mekanik yük bindirir ve hem tıkanıklık hem anevrizma riskini artırabilir. Hedefe yönelik tansiyon tedavisi, uzun vadede damar olaylarını azaltan temel basamaktır.
4) Diyabet tedavisi
Kan şekeri kontrolü bozulduğunda damar hasarı hızlanır, yara iyileşmesi yavaşlar ve girişim sonrası başarı düşebilir. Diyabeti olan hastalarda ilaç tedavisi, damar tedavisinin ayrılmaz bir parçasıdır. Özellikle yara riski olan hastalarda bu yaklaşım, kritik ekstremite iskemisi ve yara yönetimi planıyla birlikte düşünülmelidir.
5) Seçilmiş hastada ek antitrombotik yaklaşımlar
Bazı yüksek riskli hastalarda, hekim değerlendirmesiyle düşük doz rivaroksaban + aspirin gibi kombinasyonlar gündeme gelebilir. Bu karar kanama riski ve eşlik eden hastalıklar dikkate alınarak verilir; her hasta için uygun değildir.
İlaç tedavisi ne kadar sürer?
Atardamar hastalığı kronik bir süreç olduğu için tedavi de çoğu zaman uzun sürelidir. “Ağrım geçti, ilacı keseyim” yaklaşımı doğru değildir. Şikâyet azalması hastalığın tamamen bittiği anlamına gelmez. İlaçların temel hedefi gelecekteki damar olaylarını önlemektir.
Stent veya bypass sonrası dönemlerde ilaç süresi ve kombinasyonu daha da önem kazanır. Bu nedenle kontrol randevularında tedavi planı düzenli gözden geçirilmelidir.
İlaç kullanırken en sık yapılan hatalar
- Doktora danışmadan ilaç kesmek veya doz değiştirmek
- Kan sulandırıcıyı “kanamam oldu” korkusuyla düzensiz kullanmak
- Bitkisel ürünleri hekim bilgisi olmadan eklemek (etkileşim riski)
- Statinleri kas ağrısı endişesiyle erken bırakmak
- Kontrol testlerini (kolesterol, böbrek fonksiyonu, karaciğer enzimleri vb.) aksatmak
Yan etkiler olursa ne yapılmalı?
Her ilaçta yan etki olabilir; ancak çoğu yönetilebilir. Önemli olan ilacı kendi kendine kesmemektir. Örneğin antiplatelet tedavide morarma veya hafif kanamalar görülebilir; ciddi kanama bulgusu yoksa bile hekimle temas kurup planı birlikte revize etmek gerekir.
Kas ağrısı, mide yakınması veya tansiyon düşüklüğü gibi durumlarda çoğu zaman alternatif ilaç veya doz ayarlaması mümkündür.
İlaç + yaşam tarzı birlikte olmalı
İlaçlar tek başına yeterli değildir. Sigara devam ediyorsa ilaç etkisi sınırlanır. Düzenli yürüyüş, Akdeniz tipi beslenme, kilo kontrolü ve uyku düzeni tedavinin etkinliğini artırır. Bu konuda ayrıntılı öneriler için yaşam tarzı-egzersiz-beslenme rehberini inceleyebilirsiniz.
Kontrol planı nasıl olmalı?
- İlk aylarda daha sık, sonra hekimin önerdiği aralıkta takip
- Gerekli laboratuvar testleri: lipid profili, glukoz/HbA1c, böbrek-karaciğer fonksiyonları
- Semptom takibi: yürüme mesafesi, istirahat ağrısı, yara gelişimi
- Gerekli olgularda doppler ultrason veya diğer görüntülemeler
Sonuç
Atardamar tıkanıklığında ilaç tedavisi, “destek” değil tedavinin omurgasıdır. Doğru hasta seçimi, düzenli kullanım ve yakın takip ile kalp-damar olayları anlamlı şekilde azaltılabilir. İlaç tedavisi; gerektiğinde girişimsel işlemler ve cerrahiyle birlikte planlandığında uzuv koruma ve yaşam kalitesi açısından en iyi sonuçları verir.
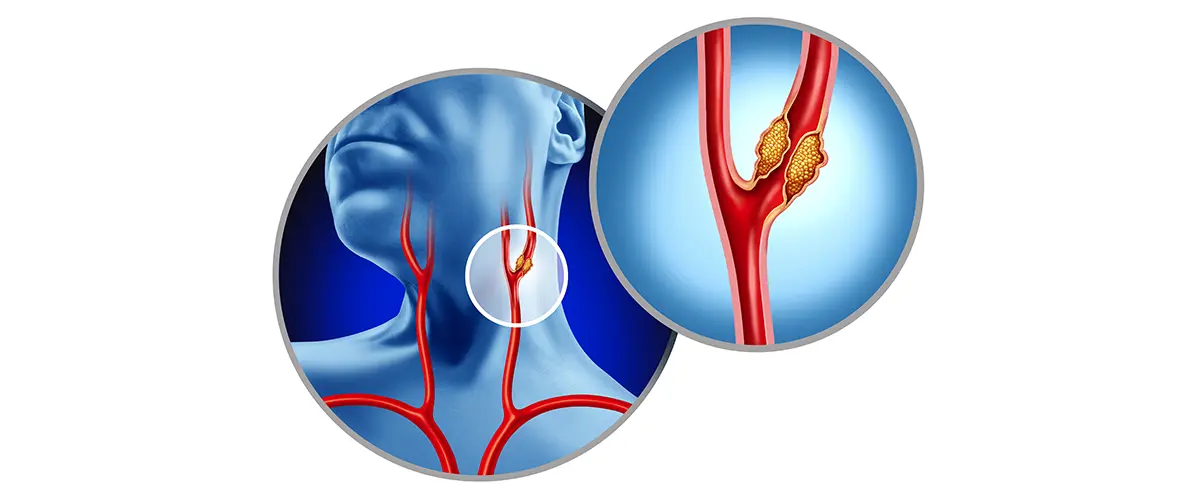
Konunun genel çerçevesi için atar damar hastalıkları ana sayfamıza, eşlik eden inme riski açısından şah damarı darlığı içeriğimize de göz atabilirsiniz. Bilimsel güncel yaklaşım için 2024 ACC/AHA PAD Kılavuzu ve hasta dostu özet için MedlinePlus PAD sayfası yararlıdır.